宝轶医生的科普号
- 精选 究竟有哪些原因会引起甲亢呢?
我们在医院经常会碰到这样的病人:“医生,我的朋友得了甲亢吃了某药,效果很好,我自己也吃了一段时间,可是不管用,为什么呢?”而我们会这样回答:“你的甲亢和他的甲亢病因不同,不能一概而论,如果不是同一病因,你的这种盲目的做法就是火上浇油啊。”其实,这种自我盲目地治疗非常危险,因为对于不同的病因引起的甲亢,治疗的方法也是不尽相同的。前面我们知道了甲亢是一组临床症候群,它的病因复杂多样,至少有10种以上的原因会导致甲亢,而不同的病因对应的才是疾病的名称,例如,Graves病(最常见的一种病因)引起的甲亢,称之为Graves病甲亢(通常医生所指的甲亢几乎都是指Graves病甲亢),碘的过多摄入引起的甲亢,称之为碘甲亢,桥本甲状腺炎引起的甲亢,称之为桥本甲亢,以此类推,甲亢只是功能上的一种诊断而已,不是病因诊断,不同的病因诱发的甲亢其发病机制也不相同,而治疗甲亢是要针对病因进行治疗的。这里我们就来介绍甲亢几种常见的病因:------Graves病,最常见的甲亢病因Graves病是一个古老的疾病,为什么古老呢?它在几个世纪前就被发现了。Graves病是由于甲状腺过度活跃造成的,也是甲亢最常见的病因(约占甲亢的80%以上),好发于30-60岁女性,也可发生于儿童及各年龄的成年男女。早在1824年,Graves首次详细描述了三例甲状腺肿伴心悸的女性患者,而在随后的近一个世纪中,学者们逐步发现Graves病可累及全身各个器官和系统,比如眼(眼外肌麻痹)、精神神经系统(震颤、情绪不稳、眩晕)、心血管系统(血压高、心率快、心律失常)、皮肤(荨麻疹、瘙痒、硬斑症)、血液系统(红细胞、白细胞增多)、肝脏(肝坏死、硫脲类对肝脏的影响)等等。它的实质是器官特异性自身免疫性甲状腺疾病的一种,其发病机制是免疫反应产生的促甲状腺素受体抗体(TRAb),TRAb刺激甲状腺分泌T3、T4过多的甲状腺激素,引起机体多系统兴奋性增高及代谢亢进。它的病因主要是引起机体免疫反应的因素包括感染、免疫调节、遗传易感,而性别、吸烟、应激、摄碘、压力等,都会影响或促发其发病。除了甲状腺功能亢进及弥漫性甲状腺肿大以外,Graves病还会出现突眼、胫前粘液性水肿和指端粗厚等甲状腺以外的临床表现,而实际上很多病人往往都是因为突眼、双下肢乏力、水肿等不适去看病的。------甲状腺炎甲状腺炎引起的甲亢大多是暂时性的,或者说是一过性的,往往是不同原因导致甲状腺结构的破坏,甲状腺滤泡里储存的甲状腺激素释放到血液循环中了,也就是说甲状腺对甲状腺激素监管不力,使进入血液的甲状腺激素量增加,而由此引起了甲亢。然而当增加的甲状腺激素都释放完了,亢进的表现也就会消失,所以说这类甲亢只是暂时性的。这里介绍两种常见的甲状腺炎:◎亚急性甲状腺炎主要是由于病毒感染引起的,比如病毒性感冒后就可能会发生这种甲状腺炎,它通常伴有发热、乏力、肌肉酸痛、喉咙吞咽疼痛、甲状腺疼痛,还有可能会导致整个颈部疼痛。甲状腺会有肿大,并且摸上去比较硬,上述的临床症状一般在4周或是更短的时间内就会消失。◎桥本氏甲状腺炎(桥本甲亢)一般在桥本甲状腺炎的早期,有的病人会有一段时间的甲亢表现,有的持续时间较长甚至需要短时间口服治疗甲亢的药物。但是随着时间延长,这种甲亢会逐渐消失,一部分病人甲状腺功能恢复正常,还有一部病人会变成甲减。------功能性甲状腺结节这种类型的甲亢占所有甲亢病因的15%左右,像身体的许多其他部分一样,甲状腺也会长出结节,可以是一个,也可以是许多个,通常这些结节是没有功能的,也就是说它们不合成甲状腺激素,因此大多不需要治疗。但是,有些结节不再受垂体分泌的TSH调节而直接分泌甲状腺激素,最终导致甲亢,对于大于3cm的结节,更容易发生这种病变。这种可以自由分泌甲状腺激素的结节叫做功能性结节,如果是单个的,叫做毒性甲状腺腺瘤或是毒性单结节性甲状腺肿,如果出现多个功能性结节,那就是毒性多结节甲状腺肿。这里所说的“毒性”就是指血液中高浓度的甲状腺素水平。------甲状腺激素摄入过多甲亢本身就是因为血液中的甲状腺激素过多导致的,因此,服用剂量过多的甲状腺激素就可以引起甲亢,这种情况是很常见的,例如,一些需要服用甲状腺素来治疗的病人(甲减、甲状腺癌术后)缺乏随访,不能及时调整甲状腺激素药物的剂量,用过量甲状腺素替代治疗,这时就会出现甲亢,另外,一部分人滥用甲状腺激素达到一些目的,最常见的就是减肥,也会出现甲亢的表现。------碘摄入过量(碘甲亢)碘是人体的微量元素,是制造甲状腺激素的主要原料,然而,原材料不是越多越好,伴随着碘摄入增加,碘致甲亢这一病理现象也越来越多。1821年由Coindet首次报告,用碘化物治疗地方性缺碘性甲状腺肿后引起甲亢的病例,另外,某些含大量碘的药物,可能与甲状腺功能异常有关,如用于治疗心脏病的胺碘酮。------TSH分泌异常垂体腺瘤可能会引起促甲状腺激素(TSH)分泌异常增多,而它的下级-甲状腺受TSH影响,将分泌过多的甲状腺激素引起甲亢。这种情况非常罕见,可能与垂体的其他病变有关。本文系宝轶医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
宝轶 副主任医师 上海长征医院 内分泌科46人已购买 - 医学科普 甲亢能治愈吗?什么时候可以停药?停药后会复发吗?
甲亢最理想的治疗是去除病因,从而使甲亢症状消失,垂体-甲状腺轴功能恢复正常。目前甲亢的治疗仍以抗甲状腺药物(ATD)、放射性碘(131I)、手术治疗这三种方法为主,目的在于减少甲状腺激素的合成,改善甲亢的症状与体征,而针对甲亢病因的治疗尚缺乏有效的根治手段。------听说同位素治疗治疗甲亢可以一次治愈?究竟会不会复发呢?不一定,但一般情况下是一次,大概是70-80%的治愈率,有些病人在第一次治疗后3-6月内,根据病情需要可能要做第二次治疗,少数需要第三次以上的治疗。这与病人的病史长短、之前治疗使用的药物种类、甲状腺的大小、质地(硬还是软)、有无结节等都有密切的关系,但是无论哪种情况,使用同位素131I最终对甲亢的治疗率高达95%,治愈率大于85%。当然,由于甲亢的发病机制复杂,不同的治疗方法都存在甲亢会复发的问题,同位素131I治疗也同样具有一定的复发率,甚至一些病人已经出现甲减并服用甲状腺素一段时间后仍然可能复发甲亢,但复发率比较低(<10%),相对于药物治疗来说要低得多,而且复发后仍然可以再次采用同位素131I治疗。-------准确选择停药时机,切不可擅自停药有些甲亢病人经过他巴唑/丙基硫氧嘧啶等药物治疗,症状完全消失或是甲功恢复正常(通常在1-2个月内),这时许多人会误以为病已经治好,就擅自停药,这样做非常不妥,极易复发,一般而言,药物治疗甲亢的疗程至少需要1.5-2年。如果有家族史、治疗复发的病人,服药时间还需进一步延长,需要在专科医生指导下,通过测试血中抗体水平来判断能否停药。切不可过早停药,也不能吃吃停停,否则极易导致甲亢复发。一般在药物治疗满1.5-2年后,如果符合下列情况时,在医生的判断下,可以尝试停药:◎疗效变化:治疗效果好,奏效快,甲亢症状完全消失,药物维持剂量小(如MMI每天2.5-5mg,PTU每天24-50mg),服药时间已经大于2年◎甲状腺变化:甲状腺逐渐缩小,血管杂音消失◎突眼变化:突眼逐渐减轻◎甲功变化:甲功三项(FT3、FT4、TSH)恢复正常◎抗体(TRAb)变化:TRAb抗体阴性停药后仍需避免精神创伤,过度紧张,感染,妊娠等不良因素,不可服碘剂或大量含碘丰富的药物和食物,对于停药的病人,应在停药后6-8周进行复查,复查甲状腺功能和甲状腺相关抗体,特别是TRAb抗体,以便尽早发现甲亢复发,若甲亢不复发,复查频率可以降低,通常停药过程中如出现甲亢相关症状,应随时就诊复查。------服用甲亢药物治疗后会复发么?甲亢病人停药后仍有较高的复发率,约50%左右,这是因为抗甲状腺的药物只抑制甲状腺激素的合成,而不破坏甲状腺组织,同时对病因的直接治疗作用也没不明确。一般发生在停药后的最初3-6个月内,用药3年后复发率明显降低。为了防止复发,医生必须准确把握停药的时机,为病人作出合适的建议,有少数病人需要长期服用较小剂量的抗甲状腺药物。如果抽血化验血TRAb浓度明显下降或转阴,提示复发的可能性较小。复发的病人如再用抗甲状腺药物治疗,病情仍可得到控制,但以后仍有复发的可能,故应考虑其他治疗甲亢的方法,如同位素131I治疗或甲状腺手术治疗。本文系宝轶医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
宝轶 副主任医师 上海长征医院 内分泌科36人已购买 - 医学科普 民间俗称的“大脖子病”:甲亢
在日常生活中,老百姓如果遇到脖子变粗、心慌、出汗,就可能被认为得了“大脖子病”。这种常说的“大脖子病”,其实就是甲亢,全称是“甲状腺功能亢进症”,这是一种常见的由于甲状腺合成释放过多的甲状腺激素而造成的内分泌疾病。老百姓如果得了甲亢,到底有哪些表现和危害,应该如何诊治呢,接下来就听我们一一道来:------什么是甲状腺?甲状腺是我们身体中最大的内分泌腺体,外形上很像一只蝴蝶,也像盾甲,因此而得名。它位于颈部的前下方,约在喉结下方2cm处,紧贴在气管的环状软骨上,我们做吞咽动作时它可以随气管上下移动。正常人的甲状腺既看不见,又摸不着,只能通过到医院做检查来了解甲状腺的情况。------甲状腺的功能职责是什么呢?简单来说,甲状腺的作用就是负责制造甲状腺激素,而甲状腺激素是我们身体当中非常重要的激素之一,它的主要作用是提高我们身体的基础代谢率,加速碳水化合物吸收、促进脂肪和蛋白质分解等。甲状腺素的正常分泌水平,既不能多,也不能少,才能保证我们身体的正常生长和发育,并能维持全身系统各个脏器功能的正常运行。------甲状腺功能亢进会导致什么“症”呢?在甲亢病人中,当甲状腺产生了过量的甲状腺激素分泌到血液中,这时,他的身体会出现全身热量消耗增多、蛋白质分解加速、脂肪消耗增多、胆固醇水平下降等现象,相应的身体会出现诸多不适和外形上的改变:◎乏力(总觉得没力气)◎食欲很好、容易饥饿、消瘦(肚子容易饿,吃的很多但是体重还下降了)◎心慌手抖(查心电图显示“窦性心动过速”或“房颤”,常常会误以为是心脏病)◎大便次数增多◎怕热多汗、焦躁易怒、失眠(与更年期表现相混淆,误以自己得了“更年期综合征”)◎眼球突出(看上去炯炯有神)◎甲状腺肿大(脖子看上去很粗)总之,它可以影响全身各个系统,我们称之为“症”,是症状,也是症候群,就是说它可以导致各种各样的症状。------到底什么是“甲亢“呢?现在,大家应该对“甲状腺---功能---亢进---症”有所了解了,让我们从医学学术角度小结一下什么是“甲亢”,它是指由多种病因导致体内甲状腺激素分泌过多或血循环中甲状腺素浓度过高,而引起以神经、循环、消化等系统兴奋性增高和代谢亢进为主要表现的高代谢症候群,以20-50岁中青年多见,尤以女性高发,当然从新生儿到七八十岁老人都可发病,病因复杂多样,病情悬殊,因人而异。------“甲亢”和“大脖子病”可以划等号么?了解甲亢的人都知道,得了甲亢后甲状腺会肿大,从外观上看到脖子会变粗,还有一种民间俗称“大脖子病”的疾病,通常很多人不了解脖子变粗是怎么回事,常常把“大脖子病”直接跟“甲亢”划上等号。◎“大脖子病”跟“甲亢”是一回事吗?老百姓通常说的大脖子,是指脖子变粗或是颈部增粗的意思,是对甲状腺肿大的一种外形的生动描述,因为引起甲状腺肿大的疾病有很多,甲亢、甲减、甲状腺炎等都会造成甲状腺肿大,而甲亢只是其中的一个可能原因,甲状腺肿大时不一定都是甲亢,甲亢的病人也不一定都有甲状腺肿大。而甲亢之所以产生甲状腺肿大,是由于甲亢病人体内产生的一些蛋白会与促甲状腺激素受体结合,刺激甲状腺细胞生长,表现甲状腺肥大和甲状腺细胞数量增加,也就出现了脖子增粗,但这不是大脖子病,两者是有本质区别的。◎“大脖子病”是咋回事?“大脖子病”是以前由于我国医疗水平有限,在一些自然环境中缺乏碘元素的地区,特别是内陆偏远地区,人们因为饮食中缺碘而罹患了地方性甲状腺肿,也有一些是散发性甲状腺肿,大脖子即为甲状腺肿大,它们都表现为脖子粗。近年来由于我国普及食盐加碘这种地方性疾病也得到很大缓解,这种疾病很少见到了。所以,“甲亢”与“大脖子病”虽然都是甲状腺出了毛病,但是两者不可画等号,它们在多个方面都存在差别,在治疗措施上有显著差别,现在很多人治疗脖子肿大不问病因,通通采用补碘治疗,而甲亢的治疗应该是忌碘或是低碘的,由此导致的不良后果十分严重。因此,当我们发现自己出现“大脖子”时,不要混淆概念,应及时就医,寻找病因,对症下药。本文系宝轶医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
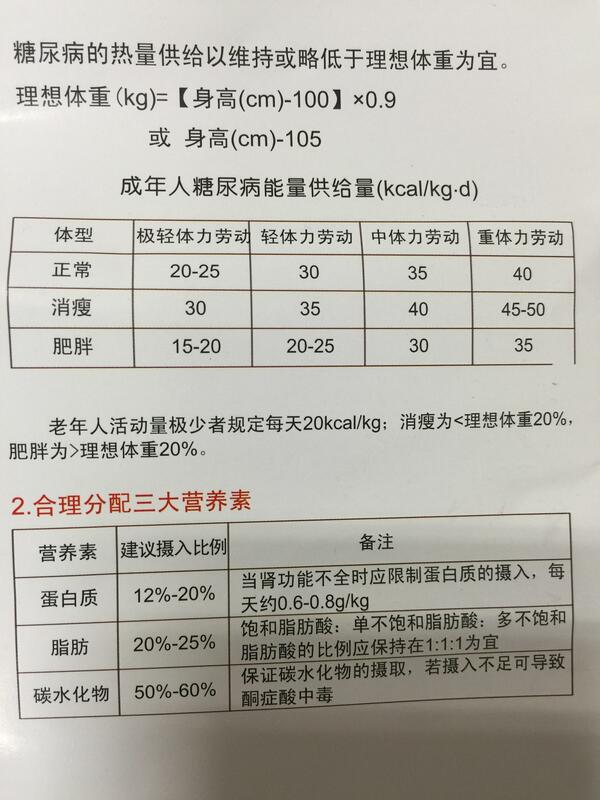
宝轶 副主任医师 上海长征医院 内分泌科14人已购买 - 医学科普 糖尿病患者在吃上应该注意什么呢?
1、计算每日供给能量:合理控制总能量是糖尿病治疗的首要原则2、合理分配三大营养素3、注意其他营养素的补充维生素、矿物质:添加各种富含维生素、含锌、含铬的食物 膳食纤维:每日建议摄入25-30g 4、合理应用食品交换,食谱设计等方法举个例子:按成人每日摄入1800kcal为例,每日总共可摄入谷类11.5份、蔬菜1类、瘦肉类4份、豆乳类1.5份、油脂类2份 ----- 糖尿病患者饮食注意事项 -----1、糖尿病饮食是称重治疗饮食,一切食物均应在烹调前去皮、根、骨后,将可食部分称重、加工,然后进行烹调。 2、糖尿病饮食烹调原则上不加糖,不用糖醋烹调法,如一定要实用甜食可少量添加安赛蜜、木糖醇、阿斯巴甜等甜味剂。但葱姜调料不加限制。 3、糖尿病患者按规定数量摄入食品,不得任意添加其他食物,如饥饿感强烈,可添加体积大、能量低的食物,如青菜、黄瓜、冬瓜、番茄等。 4、禁食葡萄糖、蔗糖、蜂蜜等纯糖食品。含淀粉高的食物如土豆、山芋、粉丝原则上不用。如要用应减少部分主食。 5、发生低血糖时可适量葡萄糖或蔗糖温开水冲服。出门时应携带病情说明卡并随身携带一些糖类食物(如:饼干、糖块)。 6、尽量减少外出就餐次数,如需外出就餐宜选用蒸、煮、炖、焖、凉拌等烹调方式的菜肴,不宜选用油炸、沾粉、勾芡、碎肉及浓汤等菜式。忌暴饮暴食。 7、糖尿病患者忌饮酒,饮酒对肝脏、心血管等刺激较大,长期饮酒可加重或提前发生并发症。 8、尽量选择GI低的食物,避免过多摄入GI较高的食物。
 宝轶 副主任医师 上海长征医院 内分泌科1538人已读
宝轶 副主任医师 上海长征医院 内分泌科1538人已读






